ANATOMISCHE GRUNDLAGEN
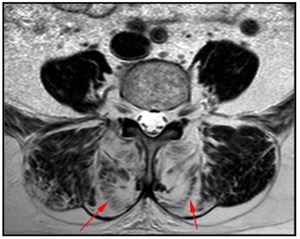
Die tiefliegenden Rückenmuskeln, oftmals auch als autochthon („ortsständig“) bezeichnet, haben eine Schlüsselfunktion bei der Aufrichtung und Stabilisierung der Wirbelsäule [Wagner et al., 2005]. Vor allem die Muskeln des sogenannten „medialen Stranges“ sind segmental angeordnet und daher für die segmentale Stabilisierung und Hauptkontrolle der Wirbelsäule verantwortlich (siehe Abb. 1) [Creze et al., 2015; Deng et al. 2015]. Unterstützt werden diese Muskeln von einem komplexen System aus Faszien. Gut trainierte Muskeln erhöhen diese fasziale Spannung und gewährleisten eine systemische Stabilität [Willard et al., 2012].
Abb.1: Lateraler (links) und medialer (rechts) Strang der autochthonen Rückenmuskulatur
Abb.2: Segmental angeordnete autochthone Rückenmuskeln